脊柱管狭窄症はどんな病気の症状?経過や治療法について解説
「腰痛もあって、歩くと段々足がしびれて痛い…休むと楽になるけどこれはいったい何なのかを調べている」
「脊柱管狭窄症と診断されて具体的にどんな治療法があるのかを知りたい」
このブログではこのような悩みを抱えているあなたの為に記事を書きました。
脊柱管狭窄症とはどんな病気?
脊柱管狭窄症とは、脊柱管 せきちゅうかん(背骨の真ん中の空洞)が狭くなって、神経が圧迫されることによって、腰や脚に痛みや痺れが起こる病気と言われています。
主に50代から徐々に増え始めて、高齢者になればなるほど多くなってきます。脊柱管の中は、加齢とともに狭くなることは当たり前ですので、年齢を重ねれば重ねるほど症状が出やすくなってきます。
最近では70歳以上の50%の人が脊柱管狭窄症になる可能性があるとされています。
脊柱管狭窄症は首や背中にも起こる?
脊椎(せきつい)は、首を頚椎(けいつい)、背中を胸椎(きょうつい)、腰を腰椎(ようつい)に分けられます。脊柱管の狭窄は首から腰のすべてで起こる可能性があります。
- 首の狭窄は「頚部脊柱管狭窄症 けいぶせきちゅうかんきょうさくしょう」
- 背中の場合は「胸部脊柱管狭窄症 きょうぶせきちゅうかんきょうさくしょう」
といいます。
脊柱管狭窄症の症状
脊柱管狭窄症は、神経が圧迫される部分によって3つのタイプにわかれます。
- 神経根型 しんけいこんがた
- 馬尾型 ばびがた
- 混合型 こんごうがた
1.神経根型 しんけいこんがた
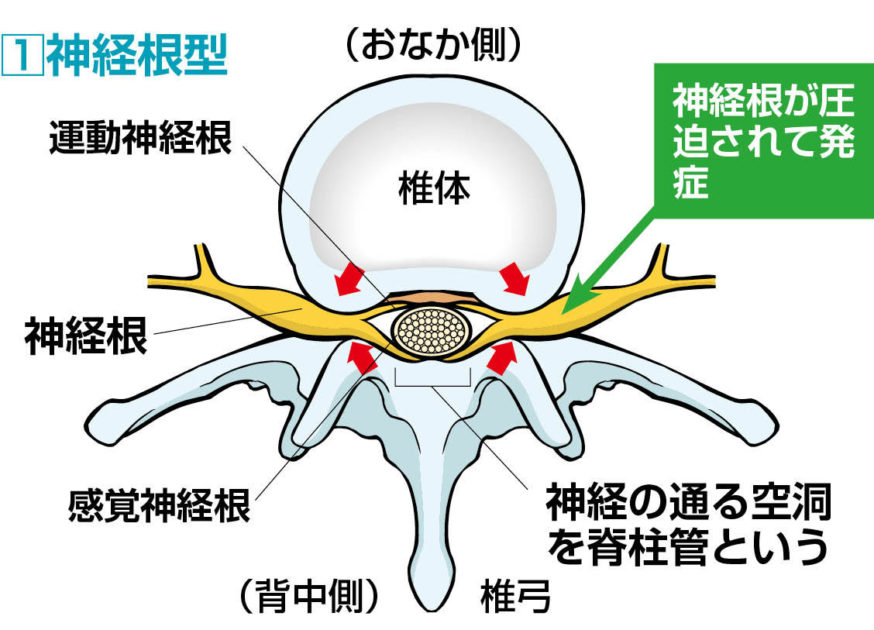
神経根(しんけいこん)とは、脊髄(せきずい)の末端部分にある馬尾(ばび)から左右に枝分かれした神経のもとになります。主に足の感覚や運動に関係しています。
神経根は、背骨の左右にひとつずつありますが、両方とも一度に圧迫されることはごく稀です。通常は症状も左右どちらかの脚の一方だけ出ます。
特徴的な症状として間欠性跛行(かんけつせいはこう)というものがあります。
- 長時間立ち続ける
- 長時間歩く
といったときに、神経根が圧迫された方向の腰やお尻、太もも裏、ふくらはぎ、すね、足裏にかけて坐骨神経痛が出ます。
このように、間欠性跛行が起こると、歩ける距離が短くなり、「歩いて→休んで」「立って→休んで」と繰り返しやすくなります。
2.馬尾型 ばびがた
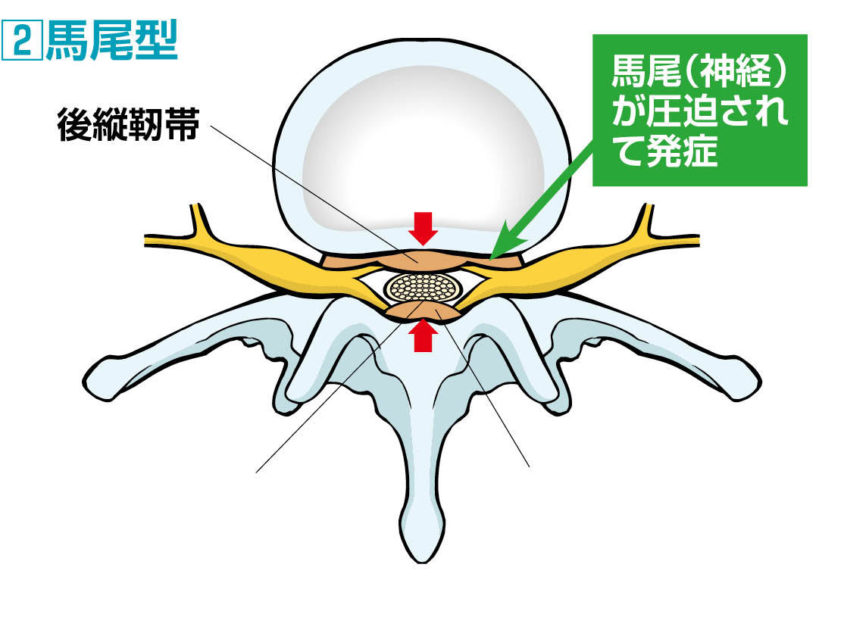
馬尾型とは、脊髄の末端にある馬尾(ばび)という神経の束が圧迫されて症状が出るタイプです。脊柱管の中を通る脊髄神経(せきずいしんけい)は第1腰椎あたりから馬のしっぽのように、何本にも分かれています。これを馬尾神経(ばびしんけい)と言います。
神経根型は、左右どちらかの脚に症状が出ますが、馬尾型は両足にビリビリと強いシビレや痛み、お尻周りから脚にかけての異常感覚(冷感・足裏がジリジリする・足裏の皮膚が分厚くなった感じがする・ピリピリ熱い・脱力感)、間欠性跛行の出ることが多くなります。
馬尾型が進行すると、腸や膀胱の働きに関係する神経が圧迫されて、排尿・排便障害(おしっこが出にくい・尿意が頻繁に起こる・歩行時に尿や便がもれる・股間まわりのほてり)などを伴うことがあります。
3.混合型 こんごうがた

神経根型、馬尾型が合わさったものを混合型(こんごうがた)と言います。症状としては、神経根型と馬尾型同様の坐骨神経痛(痛みやビリビリしたシビレ)や間欠性跛行(動いて→休んでを繰り返す)に加えてお尻から脚裏にかけて異常感覚(冷感・足裏がジリジリする・足裏の皮膚が分厚くなった感じがする・ピリピリ熱い)が出ます。
進行すると、排尿・排便障害(おしっこが出にくい・尿意が頻繁に起こる・歩行時に尿や便がもれる・股間まわりのほてり)が出ます。
この場合は、重症化することが多く、手術を選択することも少なくありません。
間欠性跛行とは?
歩いている最中に、腰から脚にかけての鋭い痛みやシビレが起こり、一時的にそれ以上歩けなくなることを指します。少し前屈みになって休んだり、椅子に座ったりして少し休むことで再び歩けはしますが、しばらく歩いているとまた痛みやシビレが起こり、休憩なしでは歩けなくなる状態です。
間欠性跛行は、脊柱管狭窄症以外に「閉塞性動脈硬化症 へいそくせいどうみゃくこうかしょう」という血管が原因のものもあります。この間欠性跛行と腰痛や坐骨神経痛が出たら脊柱管狭窄症が疑われます。
脊柱管狭窄症になるまでの経過
脊柱管狭窄症は突然発症するものではありません。脊柱管狭窄症になるまでにはちゃんとした理由があります。
日々の姿勢や骨格のアンバランスからくる腰への負担から起こる
筋筋膜性腰痛
↓
椎間板に慢性的に負担がかかり変形や痛みが出る
椎間板症
↓
椎間板からはみ出た髄核椎間板内の神経を圧迫しはじめる
椎間板ヘルニア
↓
腰椎の突起がひび割れて分離する
腰椎分離症
↓
分離した突起がズレる
腰椎すべり症
↓
神経が通っている脊柱管が慢性的な負荷により変形する
脊柱菅狭窄症
このような経過をたどって脊柱管狭窄症になるのですが、一番の根本的な原因は1番最初にある「腰への負担を強くする姿勢や骨格のアンバランスによって起こる」という部分です。
この「腰への負担を強くする姿勢や骨格のアンバランス」を腰痛の経過状況に合わせて痛みと共に、毎日腰をかばったりすることで、更に腰への負担は強くなるという負のスパイラルに陥ってしまします。
そして、慢性的な骨格や筋肉の負担が蓄積して、その負担に耐えようと脊柱管に負荷が蓄積して、神経を圧迫したりすることで骨まで変形してしまうのです。
ですから、どの経過にあっても、一番見直さなければいけない部分は生活習慣にあります。自分自身の身体に対する間違った認識を正すことで、腰痛を発生させないような考え方や行動を改める必要があります。
脊柱管狭窄症の治療法
脊柱管狭窄症の治療法は以下の通りです。
- 薬物療法
- 理学療法
- 神経ブロック
- 手術
こちらでご紹介する治療法は整形外科で行なう治療を行なう場合のものなので、参考にしてみて下さい。
薬物療法
主に、患部の血流を良くして痛みやシビレを和らげる血液の循環を良くする薬や痛み止め(非ステロイド系消炎鎮痛剤)やビタミンB12含まれる錠剤があります。ビタミンB12は障害された神経の修復を促してくれます。
薬による治療は対処療法になるので、根本的な治療ではありませんが、痛みやシビレを和らげるには効果的になります。
理学療法
こちらも対処療法になりますが、ホットパックや電気治療、腰をけん引する器具で温めたりすることで、血流が良くなり痛みが緩和する治療になります。これにプラスして継続的に行う必要がありますが、筋肉を柔らかくしたり、動きを広げる運動療法を取り入れることが効果的です。
神経ブロック注射
血流を良くする効果がありますが、継続的に行う必要があります。鎮痛剤と同じく対処療法となるので、症状が再発する可能性が高くなります。
手術
上記の方法で改善しない場合は、手術の選択肢も出てきます。最終手段とも言える手術ですが、脊柱管狭窄症の手術方法は大きく分けて除圧術(じょあつじゅつ)と固定術(こていじゅつ)の2種類になります。
【除圧術】
部分椎弓切除術 ぶぶんついきゅうせつじょじゅつ
椎骨の背中側(椎弓 ついきゅう)の一部を取り除きし、そこから神経を圧迫している骨や靭帯を取り除きます。通常法と内視鏡下、顕微鏡下などさまざまな術式があります。
還納式椎弓形成術 かんのうしきついきゅうけいせいじゅつ
脊柱管の骨の一部をいったん切り離します。、神経の圧迫を取り除いたのちに、はずした骨を戻して椎弓を形成する術式になります。
日赤式脊椎制動術 にっせきしきせきついせいどうじゅつ
細いチタン製のロッドとポリエチレン樹脂のヒモを使って脊椎の動きを制御し、脊柱管の狭窄を解消。還納式椎弓形成術が選ばれる場合もあります。
【固定術】
脊柱管狭窄症のもう一つの手術法が、「固定術(脊椎固定術)」です。
脊柱管狭窄症の患者さんの中には、加齢などにより椎間板(椎骨と椎骨の間でクッションの役割をする軟骨)や黄色靱帯が衰えて、背骨がグラグラと不安定な状態の人がいます。
こうした患者さんの場合、手術では、除圧で神経への圧迫を取り除いたのち、金属のボルトなどを使って椎間を固定する固定術が行われます。腰椎の状態が不安定な場合は固定術が選択されます。
脊柱管狭窄症の手術が必要なケースとは
腰部脊柱管狭窄症では、患者さんの約70%は、3~6カ月間の保存療法(手術以外の治療法)を行うことで、症状が軽減します。ただ、次のような場合には、手術を検討したほうがいいかもしれません。
- 強いマヒや膀胱・直腸の障害(失禁など)がある場合
- 強い痛みやしびれのために日常生活にも支障をきたす状態
- 短時間しか歩けない場合
- 保存療法で約6カ月たっても症状に変化がない、または悪化する
ただし、手術をしても必ず症状が改善するわけではありません。
『腰部脊柱管狭窄症診療ガイドライン』によると、
手術によって間欠性跛行の改善は期待できるものの、約8割もの人で下肢(足)にしびれが残るとされています。
また、手術を受けていったんは症状がよくなっても、その後、再発する例も多く見られます。実際、手術を行えば術後4~5年は7~8割の人が良好な状態を保てるものの、
それ以上長期に及ぶと手術による効果が低下するということが、先の『腰部脊柱管狭窄症診療ガイドライン』でも報告されています。
このほか、手術では一定の確率で合併症が起こる可能性があることを忘れてはいけません。
こうしたことから、手術を受けるかどうかの判断は、とても慎重に行うべきだと考えています。
当院では、その場で患者さんの姿勢や骨格、筋肉などを見て、まず負担のかからない正しい姿勢や認識を持ってもらうようカウンセリングすることで、杖無しで歩けるようになる方が半数以上いらっしゃいます。
手術や痛み止め、ブロック注射などは、「痛みを止める」為だけの治療です。当院では、あなたが脊柱菅狭窄症になった根本原因にアプローチしますので、根本改善へと導くことができるのです。
まとめ
脊柱管狭窄症はいきなりなるものではなく、徐々に悪化した結果脊柱管狭窄症を引き起こしてしまいます。痛みを無くすことは勿論ですが、痛み止めやブロック注射を行いながら整体で筋肉や関節を緩めておくことも重要です。場合によっては手術が必要なケースもありますが、まずは整形外科を受診して適切な検査を受けるようにしましょう。

